Neuartiges Coronavirus
Schwere Atemwegsinfektionen auslösende Coronaviren
(MERS, SARS, SARS-CoV-2/COVID-19)
Hygienemerkblatt
(Auszug Hygienemerkblätter der UMR)
Schwere Atemwegsinfektionen auslösende Coronaviren (MERS, SARS, SARS-CoV-2/COVID-19)
Schwere Atemwegsinfektionen auslösende Coronaviren
(MERS, SARS, SARS-CoV-2/COVID-19)
Meldepflicht
Gemäß § 6 IfSG ist der Verdacht auf eine Erkrankung, eine Erkrankung und der Tod in Bezug auf COVID-19 meldepflichtig.
Gemäß § 7 IfSG ist der Nachweis des Erregers SARS-CoV-2, soweit er auf eine akute Infektion hinweist, meldepflichtig.
Formulare sind hier bzw. im SAP abrufbar („Meldebogen aerogen übertragbare Erkrankungen“)
Gesundheitsamt
Abteilung Infektionsschutz
Paulstr. 22
18055 Rostock
0381 381 9552
ga.infektionsschutz{bei}rostock.de
Benachrichtigung der Hygienefachkraft
0381 494 5014
Erreger
- MERS, SARS, SARS-CoV-2/COVID-19
SARS-CoV-2 Varianten unterscheiden sich durch ihre Replikationseffizienz in den oberen Atemwegen sowie durch die Infektionsdosen und damit durch ihre Ansteckungsfähigkeit.
Die im Folgenden aufgeführten hygienischen Präventionsmaßnahmen gelten unterschiedslos für alle Varianten.
Andere Coronaviren verursachen einfache Atemwegsinfektionen, die in der Regel keine besonderen hygienischen Maßnahmen bedürfen.
Infektiöses Material
- Atemwegsmaterialien
- kontaminierte Oberflächen
Übertragungsweg
- Aerogen über Tröpfchen und Aerosole
- über Handkontakte
Inkubationszeit
3-5 (bis zu 14) Tage
Dauer der Infektiosität
Bei immunkompetenten Personen mit asymptomatischem/gering symptomatischem (keine Sauerstoffbedürftigkeit) Verlauf:
- 2 Tage vor sowie bis ca. 7 Tage nach Beginn der Symptome
Bei schwer an COVID-19 Erkrankten (Sauerstoffbedürftigkeit) und stark immunologisch beeinträchtigten Patienten
- dauert die Infektiosität 14 Tage bis mehrere Monate nach Beginn der Symptome.
Diagnostik (zum Erstnachweis bzw. Verlauf)
Spezifische RT-PCR aus folgenden Atemwegsmaterialien:
Obere Atemwege
- Nasopharynx-Abstrich oder -Spülung
- Oropharynx-Abstrich
Tiefe Atemwege
- Bronchoalveoläre Lavage
- Sputum
(nach Anweisung produziert bzw. induziert; Arbeitsschutz beachten) - Trachealsekret
Beachte:
RNA-Nachweis („PCR-Test“)
Der PCR-Nachweis ist der Goldstandard.
Die PCR ist für einen Positivnachweis konzipiert, die Bestätigung der Abwesenheit infektionstüchtiger Coronaviren ist damit nur unter Vorbehalt möglich.
Antigennachweis („Schnelltest“)
Der Antigennachweis ist der PCR in jedem Qualitätsparameter unterlegen.
Einziger Vorteil ist seine schnelle, geräteunabhängige Durchführbarkeit, auch außerhalb des Labors.
Negative Testergebnisse bei fehlender Symptomatik sind bei niedriger bis mittlerer Inzidenz akzeptabel.
Positive Testergebnisse müssen zwingend mittels PCR betätigt werden.
Für die Bestellung, Durchführung, Ergebnisprotokollierung und das spezifische Qualitätsmanagement der Antigen-Schnelltests sind von den Durchführenden zwingend besondere Regeln zu beachten.
Jeder durchgeführte Test muss entsprechend der gesetzlichen Vorgaben dokumentiert und gegebenenfalls nach Infektionsschutzgesetz gemeldet werden.
Antikörpernachweise auf ELISA-Basis
Antikörpernachweise auf ELISA-Basis sind für die Akutdiagnostik nicht geeignet, können aber für infektionsepidemiologische Fragestellungen genutzt werden.
Der gesicherte Beleg einer schützenden Immunität nach durchgemachter Infektion bzw. die zwingende Indikationsstellung für eine Booster-Impfung ist derzeit so nicht möglich.
Hygienemaßnahmen/Schutzmaßnahmen
Erstkontakt Aufnahme/Empfang
Das generelle PCR-basierte Corona-Aufnahmescreening wird eingestellt.
Patienten
Bei Patienten (stationär, prästationär, wiederkehrend tagesklinisch angebunden) wird nur bei Covid-verdächtigen Symptomen ein PCR-basiertes Screening durchgeführt
(= symptombasiertes PCR-Screening).
Bei stationären Patienten, die einer Funktionsdiagnostik zugeführt werden und Covid-verdächtige Symptome aufweisen, das Ergebnis des symptombasierten PCR-Screenings jedoch noch nicht vorliegt, wird zusätzlich ein Antigen-Schnelltest vor Ort durchgeführt und dokumentiert.
Dies gilt auch für Patienten, die über die Notaufnahme mit Covid-verdächtigen Symptomen aufgenommen und innerhalb des Hauses verlegt oder einer Funktionsdiagnostik zugeführt werden.
Ambulanz-Patienten
Bei Ambulanz-Patienten oder Patienten zur ambulanten Funktionsdiagnostik ohne stationäre Aufnahme wird bei Covid-verdächtigen Symptomen ein Antigen-Schnelltest vor Ort durchgeführt und dokumentiert.
Isolierung
Bei begründetem Verdacht umgehende Isolierung (möglichst mit Vorraum/Schleuse), zumindest Zuweisung eines separaten Raumes (z. B. in der Aufnahmestation bzw. bei der ambulanten Behandlung).
Entisolierung
1. Für positiv getestete stationäre Patienten mit schwerem Verlauf (mit Sauerstoffbedürftigkeit) gilt:
- Mindestens 48 Stunden Symptomfreiheit bzw. nachhaltige Besserung
PLUS
- In der Regel 14 Tage nach Symptombeginn
PLUS
Voraussetzung dafür ist eine negative PCR-Untersuchung bzw. niedrig positive PCR mit einem Ct-Wert ≥ 33.
2. Für positiv getestete stationäre Patienten mit mildem oder moderatem Verlauf (ohne Sauerstoffbedürftigkeit):
- Mindestens 48 Stunden Symptomfreiheit bzw. nachhaltige Besserung
PLUS
- In der Regel 10 Tage nach Symptombeginn
PLUS
- Negatives Antigentest-Ergebnis
3. Für positiv getestete stationäre Patienten bei asymptomatischer Infektion:
- In der Regel 8 Tage nach Erstnachweis des Erregers
4. Für positiv getestete Mitarbeiter gilt:
Das Personal trägt einen Mund-Nasen-Schutz.
Der Einsatz positiv getesteter Mitarbeiter in Risikobereichen (symptomatisch oder asymptomatisch) kann individuell mit der Krankenhaushygiene abgestimmt werden.
Verlegung
Verlegung von Patienten aufgrund bestätigter SARS-CoV-2- Infektion/COVID-19-Erkrankung in ein Krankenhaus:
Bei der Verlegung von Patienten mit bestätigter SARS-CoV-2- Infektionen/COVID-19-Erkrankung sowie von engen Kontaktpersonen ohne ausreichenden Immunschutz hat eine Vorab-Information des Krankenhauses zu erfolgen.
Der vollständig ausgefüllte Übergabebogen ist zu übermitteln.
Kontaktpersonen
Für die Definition enger Kontaktpersonen verweisen wir auf die aktuellen Festlegungen des RKI.
Diese sind:
- Aufenthalt im Nahfeld (< 1,5 m Abstand) >10 Minuten ohne adäquaten Schutz
- Gespräch (< 1,5 m Abstand) ohne adäquaten Schutz, unabhängig von Dauer oder direkter Kontakt mit respiratorischem Sekret
- Aufenthalt im selben Raum mit wahrscheinlich hoher Konzentration infektiöser Aerosole für >10 Minuten
In der Regel ist eine Quarantäne von Kontaktpersonen nicht zwingend erforderlich, wird jedoch empfohlen.
Im Rahmen von Ausbruchsgeschehen sind dagegen zwingend Isolations-/Quarantänemaßnahmen zu greifen.
Wenn es für den Patienten tolerierbar ist, trägt er bei jeglichem Kontakt zu anderen Personen einen medizinischen Mund-Nasen-Schutz.
Kontaktpersonen führen ein Symptomtagebuch bzw. werden im Rahmen der täglichen Visite auf Corona-spezifische Symptome hin befragt.
Besucher
Die jeweiligen Patientenzimmer sind mit der Isolierungstafel zu kennzeichnen.
Alle Besucher müssen sich vor dem Betreten des Zimmers im Stationsstützpunkt melden.
Die Besucher werden vom Stationspersonal über die Infektionsrisiken informiert sowie in die speziellen Hygienemaßnahmen eingewiesen und wie folgt beraten:
- Besucher müssen mindestens 1,5 Meter Abstand halten
- Besucher tragen einen Schutzkittel und eine FFP2-Maske
- Bei Verlassen des Zimmers müssen Besucher eine hygienische Händedesinfektion durchführen.
Ambulanter Bereich/Aufwachraum
Patienten sind zu isolieren und können nicht gemeinsam mit anderen Patienten im Aufwachraum/Wartebereich versorgt werden.
Händedesinfektion
Händedesinfektion gemäß Basishygieneordnung.
Alle im Hause verfügbaren Händedesinfektionsmittel sind geeignet, weil hinreichend wirksam.
Einwirkzeit beachten!
Einmalhandschuhe
Erforderlich bei Kontakt mit erregerhaltigem Material, Körperflüssigkeiten oder Ausscheidungen.
Nach dem Ablegen hygienische Händedesinfektion!
Schutzkittel
Einfacher Schutzkittel erforderlich beim Betreten des Zimmers.
Entsorgung im Zimmer.
Mund-Nasen-Schutz/Maske
Personal
Bei Kontakt zu begründetem Verdachtsfall bzw. nachgewiesener Erkrankung ist mindestens eine FFP2-Maske erforderlich.
Patient
Trägt während der differentialdiagnostischen Abklärung in der Aufnahmestation/ambulanten Versorgung medizinischen Mund-Nasen-Schutz.
Wenn es für den Patienten tolerierbar ist, trägt er bei jeglichem Kontakt zum Personal, wie z. B. bei der Visite oder dem Legen einer Infusion, einen medizinischen Mund-Nasen-Schutz oder besser eine FFP2-Maske.
Schutzbrille
Eine einfache Schutzbrille ist in der Regel ausreichend, insbesondere wenn der Patient einen medizinischen Mund-Nasen-Schutz trägt bzw. die Atemwege des Patienten therapeutisch abgeschirmt sind (siehe unter Mund-Nasen-Schutz).
Zur Intubation, Extubation und zur Tracheotomie ist zusätzlich das Tragen eines Shields (Visier) empfehlenswert.
Wäscheentsorgung
Entsorgung im Patientenzimmer.
Transport zur Wäscherei im fest verschlossenen Plastiksack (für infektiöse Wäsche).
Geschirr
Geschirrspülautomat, Betriebstemperatur > 60 °C
Sofern vorhanden, chemisch-thermische Desinfektion im Gewerbegeschirrspüler.
Pflege-/Behandlungs- und Untersuchungsgeräte und -Hilfsmittel (Medizinprodukte)
Nach Gebrauch desinfizierend reinigen bzw. Aufbereitung nach Herstellerangaben bzw. verwerfen.
Vorratshaltung von Wäsche, Medikamenten und Sterilgut im Zimmer auf ein Minimum reduzieren.
Nach Entlassung bzw. Verlegung können alle Materialien, welche staub– und lichtgeschützt gelagert wurden, im Zimmer verbleiben.
Abfallentsorgung
Normale Entsorgung (‘‘Krankenhausspezifische Abfälle‘‘ – AS 180104/180101/Abfallgruppe B);
Fäzes und Urin in die Kanalisation
Flächendesinfektion
Desinfektion aller erreichbaren Flächen im Patientenzimmer mindestens 1 x pro Tag, bei Entlassung bzw. sofortige Desinfektion nach Kontamination.
Desinfektionsmittel laut Desinfektionsmittelplan
Patiententransfer
Beschränkung auf medizinisch unvermeidbare Transporte.
Transportdienst und Zielbereich sind zu informieren.
Transport muss als Einzeltransport erfolgen und entsprechend angemeldet werden.
Das Bett ist für den Transport frisch zu beziehen oder abzudecken.
Patient
Patient mit medizinischen Mund-Nasen-Schutz
Personal
Schutzkittel, Handschuhe, mindestens FFP2-Maske, Schutzbrille
Besonderheiten im OP
Behandlung möglichst am Ende des OP-Programms.
Besonderheiten für das Personal
Schwangere Mitarbeiterinnen
Schwangere haben den Arbeitgeber umgehend über ihre Schwangerschaft zu informieren. Nach einer individuellen Gefährdungsbeurteilung wird über den weiteren Einsatz entschieden.
Aktuelle Informationen und Einschätzungen sind beim LAGuS MV erhältlich (Abteilung Arbeitsschutz und techn. Sicherheit).
Wiederaufnahme der Arbeit von nachweislich Erkrankten (Mitarbeiter)
Siehe unter „Dauer der Infektiosität“ und „Entisolierung“
Screening- bzw. Kontrollabstriche
Das generelle PCR-basierte Corona-Aufnahmescreening wird ab dem 20.02.2023 eingestellt.
Bei Patienten (stationär, prästationär, wiederkehrend tagesklinisch angebunden) wird nur bei Covid-verdächtigen Symptomen ein PCR-basiertes Screening durchgeführt (=symptombasiertes PCR-Screening).
Bei Ambulanz-Patienten oder Patienten zur ambulanten Funktionsdiagnostik ohne stationäre Aufnahme wird bei Covid-verdächtigen Symptomen ein Antigen-Schnelltest vor Ort durchgeführt und dokumentiert.
Bei stationären Patienten, die einer Funktionsdiagnostik zugeführt werden und Covid-verdächtige Symptome aufweisen, das Ergebnis des symptombasierten PCR-Screenings jedoch noch nicht vorliegt, wird zusätzlich ein Antigen-Schnelltest vor Ort durchgeführt und dokumentiert.
Für die Untersuchung mittels RT-PCR aus Atemwegsmaterialien
Abstrich mit
- sterilem beflockten Tupfer sowie Röhrchen mit rotem Deckel (UTM)
oder alternativ
- sterilem beflockten Tupfer sowie Röhrchen mit malvenfarbenem Deckel und Transportmedium (eSWAB)
Kontaktpersonen
- erhalten nur bei Corona-spezifischen Symptomen einen Rachen- bzw. Nasopharyngealabstrich (PCR-Test)
- Mitarbeiter können weiterarbeiten, sollten aber für die Dauer der Inkubationszeit einen Mund-Nasen-Schutz tragen
Stand: Dezember 2024
Schwere Atemwegsinfektionen auslösende Coronaviren (MERS, SARS, SARS-CoV-2/COVID-19)
Meldebögen
(Auszug Formulare Bereich Hygiene)
COVID-19 - Übergabebogen (LAGuS M-V)
Stand: 15.11.22
Word-Dokument
Meldeformular - Meldepflichtige Krankheit gemäß § 6 IfSG und erweiterter Meldepflicht MV - Arzt
Meldepflichtige Krankheit gemäß § 6 IfSG und erweiterter Meldepflicht MV (LAGuS M-V)
Meldeformular - Hospitalisierungen in Bezug auf die Coronavirus-Krankheit-2019 gemäß § 6 IfSG
Meldebogen - schwere Atemwegsinfektionen auslösende Coronaviren - betrifft Patienten
Erfassung eines Kontakts zu Patienten mit schweren Atemwegsinfektionen auslösenden Coronaviren (MERS, SARS, SARS.CoV-2/COVID-19)
Betrifft: Patienten
Stand: 21.04.2021
Meldebogen - schwere Atemwegsinfektionen auslösende Coronaviren - betrifft Personal
Erfassung einer Tätigkeit mit Personen mit schweren Atemwegsinfektionen auslösenden Coronaviren ohne adäquate persönliche Schutzausrüstung
Betrifft: Personal
Stand: 21.04.2021
Meldebogen - Benachrichtigung zur Aufbereitung des Geschirrs über UMS GmbH
Benachrichtigung zur Aufbereitung des Geschirrs über UMS GmbH
Stand: 09/2021
Einsenderhinweis
(Auszug Einsenderhinweise IMIKRO)
Coronavirus (CoV)
Coronavirus (CoV)
Erreger |
|
Verfahren |
SARS-CoV-2:
|
Indikation |
|
Material | Serologie
PCR
|
Methode |
|
Lauris- | PCR SARS-CoV-2 und saisonale Coronaviren (NL63, 229E, OC43):
SARS-CoV-2:
MERS-CoV:
Serologie
|
Weiterführende Informationen | Hygienemerkblatt der UMR |
Aktualisiert: Januar 2025
Coronavirus (CoV)
Zeitliches Bearbeitungsschema
C
(Auszug zeitliches Bearbeitungsschema IMIKRO)
Erreger | Nachweisart | Geeignete Materialien | Mo | Di | Mi | Do | Fr | Sa | So |
|---|---|---|---|---|---|---|---|---|---|
Campylobacter spp. | AK | Ser. | x | ||||||
Campylobacter spp. | Kultur | Stu. | x | x | x | x | x | x1 | x1 |
Campylobacter spp. | PCR | Stu. | x | x | x | x | x | x1 |
|
Candida spp. | AG | Ser. | x | x | |||||
Candida spp. | AK | Ser. | x | ||||||
Candida spp. | Kultur | siehe "mögliche Materialien" | x | x | x | x | x | x1 | x1 |
Chlamydia pneumoniae | AK | Ser. | x | ||||||
Chlamydia pneumoniae | PCR | AWM | x | x | x | x | x | ||
Chlamydia psittaci (Ornithose) | AK | Ser. | x |
| |||||
Chlamydia trachomatis | AK | Ser. | x | ||||||
Chlamydia trachomatis | PCR | Cervixabstr., Urethraabstr., Erststr.-Ur. | x | x | |||||
Clostridioides difficile | PCR | Stu. | x | x | x | x | x | x1 |
|
Coronavirus (NL63, 229E, OC43) | PCR | AWM | x | x | x | x | x | ||
Coronavirus (SARS-CoV-2) | PCR | AWM | x | x | x | x | x | x1 | x1 |
Coxiella burnetii (Q-Fieber) | AK | Ser. | x | ||||||
Coxsackievirus | AK | Ser. | x | ||||||
Coxsackievirus | PCR | AWM, Li., Stu. | x | ||||||
Cryptococcus gattii | PCR | Li. | x | x | x | x | x | x | x |
Cryptococcus gattii | Kultur | siehe "mögliche Materialien | x | x | x | x | x | x1 | x1 |
Cryptococcus neoformans | PCR | Li. | x | x | x | x | x | x | x |
Cryptococcus neoformans | Kultur | siehe "mögliche Materialien" | x | x | x | x | x | x1 | x1 |
Aktualisiert: Januar 2025
Legende Wochentage
Symbol | Erklärung |
|---|---|
x | Bearbeitung der Materialien bei Probeneingang bis 18:00 Uhr |
x1 | Bearbeitung der Materialien bei Probeneingang bis 10:30 Uhr |
x2 | sofortige Bearbeitung nur bei Augenabstrichen (Keratokonjunktivitis epidemica), sonst am Folgetag |
x3 | sofortige Bearbeitung der HIV-Serologie im Rahmen von Nadelstichverletzungen (NSV) |
Bearbeitungszeiten
Bearbeitungszeiten
Nachfolgend finden Sie orientierend die Bearbeitungszeiten bis zur Erstellung des Endbefunds.
Relevante Ergebnisse werden als Zwischenbefunde vorzeitig berichtet:
Kulturdiagnostik | Serologie | Molekularbiologie |
|---|---|---|
Bakterien
Pilze
Tuberkulose
|
|
|
Stand: Januar 2025
Bearbeitungszeiten
Erregerspezifischer Untersuchungsschein (Bakterien/Parasiten/Pilze/Viren)
Erregerspezifischer Untersuchungsschein (Bakterien/Parasiten/Pilze/Viren)
Stand: 07/2024
Informationen für MitarbeiterInnen
(Auszug Informationen für MitarbeiterInnen Bereich Hygiene)
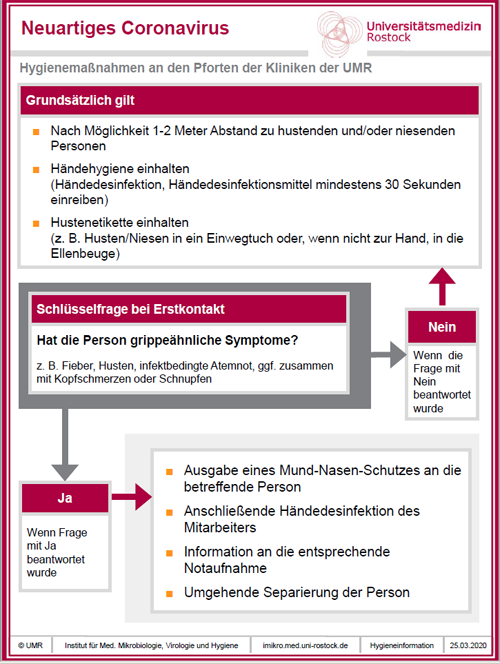
Hygienemaßnahmen an den Pforten der Kliniken der UMR - Neuartiges Coronavirus
Stand: 25. März 2020
Hygienemaßnahmen an den Pforten der Kliniken der UMR - Neuartiges Coronavirus
Informationen für Patienten
(Auszug Informationen für Patienten Bereich Hygiene)
Hinweise des Robert Koch-Institus (RKI) zur häuslichen Isolierung bei bestätigter COVID-19-Erkrankung
Flyer des Robert Koch-Instituts (RKI) für Patienten und Angehörige
Stand: 24.03.2020