Hygienemerkblätter (HMB) der UMR
Skabies (Krätze) / Skabies crustosa (Borkenkrätze)
Benachrichtigungspflicht
Bei Auftreten in Gemeinschaftseinrichtungen ist nach § 34 IfSG das Gesundheitsamt unverzüglich zu verständigen.
Benachrichtigung der Hygienefachkraft
0381 494 5014
Erreger
- Krätzemilbe (Sarcoptes scabiei)
Infektiöses Material
- Milben/Milbenlarven,
- Hautschuppen
Übertragungsweg
Direkter Körperkontakt
Übertragung nur bei engem, großflächigen Haut-zu-Haut-Kontakt über einen längeren Zeitraum (5-10 Minuten)
Zum Beispiel bei der Körperpflege von Erkrankten ohne korrekt sitzende Einmalhandschuhe und Schutzkittel.
Indirekt (selten)
Zum Beispiel über kontaminierte Bettwäsche bzw. engen Körperkontakt.
Ausnahme Scabies crustosa
Besiedlungsrisiko sehr hoch.
Auch abgelöste Schuppen können zur Ansteckung führen.
Inkubationszeit
1. Erstinfektion
- 2-5 Wochen
2. Reinfektion
- Symptome treten nach 1-4 Tagen auf
Dauer der Infektiosität
Bis zum Abschluss der ersten topisch applizierten ordnungsgemäßen Behandlung bzw. 24 Stunden nach systemischer Therapie (Einnahme von Ivermectin).
Diagnostik (zum Erstnachweis bzw. Verlauf)
- Blickdiagnostik mittels Lupe an den typischen Befallsstellen
- Stereomikroskopie von Hautgeschabseln
Hygienemaßnahmen/Schutzmaßnahmen
Primärer Fokus liegt auf der Prävention der Kontaktübertragung plus der Sicherstellung einer individuellen Nutzung von Handtüchern, Bettwäsche usw.
Isolierung
Erforderlich!
Kohortenisolierung ist möglich!
Entisolierung
Nach Wirksamwerden der Behandlung (laut Herstellerangaben)
Enge Kontaktpersonen
Sind alle Personen, die zu den Erkrankten engen, großflächigen Haut-zu-Haut-Kontakt über einen längeren Zeitraum (5-10 Minuten) hatten.
Zum Beispiel bei der Körperpflege von Erkrankten ohne Einmalhandschuhe und Schutzkittel.
Gegebenenfalls gleichzeitig mit dem Erkrankten behandeln. Rücksprache mit Dermatologen halten.
Ausnahme Skabies crustosa
Ermittlung aller Kontaktpersonen der letzten 6 Wochen vor Manifestation der Erkrankung, die Kontakt zur erkrankten Person oder zu kontaminierten Textilien (z. B. Bettzeug, Kleidung, Polstermöbel) hatten.
Weitere Kontaktpersonen
Sind in der Regel nicht gefährdet.
Beobachtung in den nächsten 5-6 Wochen auf Skabiestypische Symptome empfehlenswert.
Kontakte von Kontaktpersonen sind nicht gefährdet.
Ausnahme Skabies crustosa
Sekundäre Kontaktpersonen, die längeren Hautkontakt zu primären Kontaktpersonen hatten, können untersucht und im Zweifelsfall ebenfalls behandelt werden.
Besucher
Die jeweiligen Patientenzimmer sind mit der Isolierungstafel zu kennzeichnen.
Alle Personen (Besucher wie Mitarbeiter) müssen sich vor dem Betreten des Zimmers im Stationsstützpunkt melden.
Die Besucher werden vom Stationspersonal über die Infektionsrisiken informiert und in die speziellen Hygienemaßnahmen eingewiesen.
Grundsätzlich gelten die gleichen Hygienemaßnahmen wie für das medizinische Personal.
Ambulanter Bereich/Aufwachraum
Standardhygiene ausreichend
Zusätzlich bei engem Patientenkontakt
Einmalhandschuhe und gegebenenfalls Schutzkittel bis zum Abschluss der Behandlung
Händehygiene
Hygienische Händedesinfektion
Anschließend gründliches Händewaschen erforderlich!
Cave
Hände-Desinfektionsmittel wirken nicht gegen Krätzemilben!
Einmalhandschuhe
Bei direktem Kontakt mit betroffenen Körperarealen
Schutzkittel
Bei direktem Kontakt mit betroffenen Körperarealen
Vorrangig als Schutz für die Unterarme!
Auf korrekten Sitz achten (keine Lücke zwischen Schutzkittel und Einmalhandschuhen).
Mund–Nasen-Schutz/Schutzbrille
Nicht erforderlich.
Wäsche
Bei Scabies crustosa
Täglicher Wechsel von Kleidung, Handtücher, Bettwäsche bis mindestens 1 Tag nach der zweiten Behandlung.
Wenn dann weiterhin Schuppung und Hyperkeratose auftritt, ist der tägliche Wechsel fortzuführen.
Wäscheentsorgung
Normale Entsorgung
Plüschtiere, Oberbekleidung, Decken
7 Tage lüften, gegebenenfalls chemische Reinigung
Geschirr
Geschirrspülautomat, Betriebstemperatur > 60 °C
Sofern vorhanden, chemisch-thermische Desinfektion mit Gewerbegeschirrspüler
Pflege-/Behandlungs- und Untersuchungsgeräte und -Hilfsmittel (Medizinprodukte)
Nach Gebrauch desinfizierend reinigen bzw. Aufbereitung nach Herstellerangaben bzw. verwerfen.
Bei Scabies crustosa
Wenn möglich Einmalartikel verwenden.
Matratzen und Bettzeug sind vor jeder Therapiewiederholung und nach Entlassung zu dekontaminieren (thermisch desinfiziert bei 50 °C für 10 Minuten oder mindestens 7 Tage bei mindestens 21 °C trocken lagern).
Abfallentsorgung
Normale Entsorgung (‘‘Krankenhausspezifische Abfälle‘‘ – AS 180104/180101/Abfallgruppe B)
Flächendesinfektion
Desinfektion nach Kontamination, bei Entlassung bzw. routinemäßig laut Basishygieneordnung
(siehe BHO/Desinfektion)
Desinfektionsmittel laut Desinfektionsplan
Bei Scabies crustosa
Tägliche Reinigung des Zimmers und der Gebrauchsgegenstände.
Keine Wiederverwendung der Gebrauchsgegenstände bei anderen Patienten für mindestens 3 Tage, bei Textilien und Stoffartikeln gelten 7 Tage.
Patiententransfer
Für den Transport tragen der unbehandelte Patient und das Transportpersonal Einmalhandschuhe und Einwegkittel.
Der Zielbereich ist zu informieren.
Die Regeln der Standardhygiene sind zu beachten.
Besonderheiten im OP
Es ist nicht notwendig, infizierte Patienten am Ende des Programms zu behandeln.
Standardhygiene sowie eine gründliche Reinigung der Kontaktflächen sind ausreichend!
Besonderheiten für das Personal
Schwangere Mitarbeiterinnen
- Arbeiten auf Station ist möglich.
- Kontakt mit dem erkrankten Patienten ist zu vermeiden.
Stand: September 2024
Skabies (Krätze) / Skabies crustosa (Borkenkrätze)
- Kraetze.pdf[41 KB]
Weiterführende Informationen
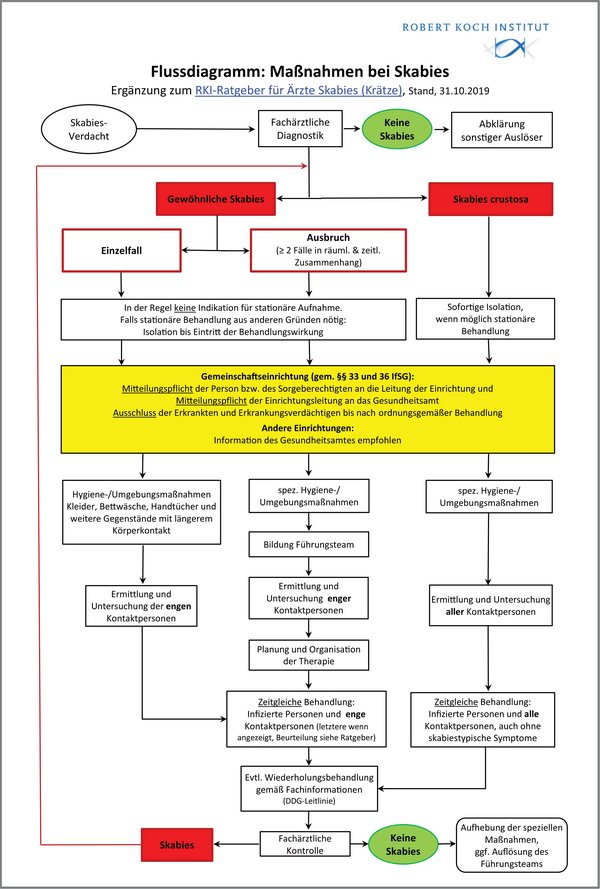
RKI-Flussdiagramm
Maßnahmen bei Skabies
Flussdiagramm: Maßnahmen bei Skabies
Stand: 31.10.2019
Inhaltsverzeichnis
Hygienemerkblätter der UMR
Inhalt E
- EAEC
- EHEC
- EIEC
- Encephalopathie
- Entamoeba histolytica
- Enteritiden (Bakt.)
- Enteritiden (Inv. Bakt.)
- Enteritiden (Viral)
- Entero-aggregative E. coli
- Enterobius vermicularis
- Entero-hämorrhagische E. coli
- Entero-invasive E. coli
- Entero-pathogene E. coli
- Entero-pathogene Yersinien
- Entero-toxische E. coli
- Enterokokken
- Enteroviren
- EPEC
- ETEC